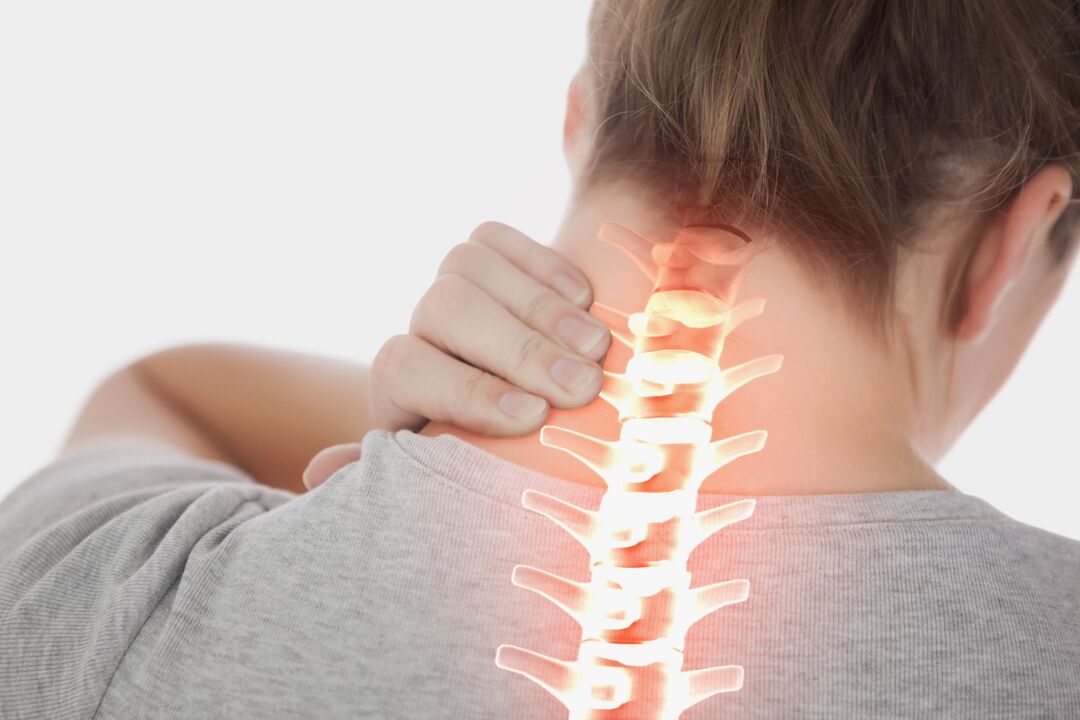
Bolest zad je problém, se kterým se může potýkat každý dospělý člověk. Často se nejedná o jednorázový výskyt, ale o příznak nebezpečné nemoci. Osteochondróza se často vyskytuje u lidí ve věku 30-35 let (asi 40 % populace), až 90 % případů se vyskytuje ve stáří.
Včasná diagnóza a správné přístupy k léčbě mohou eliminovat vývoj patologie a zabránit komplikacím. Proto je důležité pochopit, co přesně může bolest zad naznačovat, kterého lékaře byste měli kontaktovat, když se objeví, a jak by se měla léčit osteochondróza.
Co je osteochondróza
Osteochondróza je skupina chronických onemocnění, jejichž příčinou je destrukce obratlů a meziobratlových plotének a také poškození chrupavkové tkáně.
S věkem a pod vlivem nerovnoměrného zatížení se kostní tkáň obratlů deformuje a ničí a svalová tkáň se vyvíjí nerovnoměrně. To vede k různým projevům osteochondrózy: kýla, zakřivení páteře atd.
Osteochondróza je zastaralý termín ve světové medicíně je označována jako dorzopatie. Existují různé typy onemocnění pojiva a pohybového aparátu, u kterých se používají různé léčebné metody.
Typy osteochondrózy
Při klasifikaci onemocnění se berou v úvahu: umístění bolesti, oblast poškození meziobratlových plotének a stupeň vývoje onemocnění.
Lokalizace bolestivých pocitů
S ohledem na umístění bolesti způsobené onemocněním páteře existují:
- Lumbodynia. Chronická bolest, která se vyskytuje v bederní části zad, často způsobuje kulhání. Ve zvláště závažných případech může způsobit necitlivost nohou. Nejčastěji se tento příznak vyskytuje, když má člověk intervertebrální kýlu. Při stlačení kořenů míchy je možná paralýza končetin.
- Lumboischialgie. Bolest, která vyzařuje bolestivé pocity do dolní části zad nebo dolních končetin, podél zadní části nohou - od hýždí po koleno. Klinické projevy nastávají při tlaku na sedací a míšní nervy.
- Ústřel. Střelba nebo akutní intenzivní bolest v určitém bodě v dolní části zad. Často zaměňována s radikulitidou. Útok ve většině případů nastává, když se člověk pokouší ostře ohnout nebo narovnat záda, stejně jako při náhlém zvedání těžkých předmětů.
- Thorakalgie. Bolest v oblasti hrudníku. Je považován za velmi nebezpečný příznak, někdy ani lékař nedokáže okamžitě určit jeho příčinu. Nepříjemné pocity nejsou vždy spojeny s pohyby těla. Bolest je zvláště silná v oblasti od hrudníku k podpaží.
- Cervicalgie. Bolestivé pocity se vyskytují v oblasti krku a mohou se rozšířit do horních končetin. Patologické projevy mohou být doprovázeny závratěmi, pocitem necitlivosti v zadní části hlavy, zarudnutím a otokem kůže.
Patologie vyžaduje naléhavou léčbu, protože může dojít k narušení krevního oběhu v mozku, stlačení nervových kořenů a narušení odtoku venózní krve. Cervicalgie často vyvolává zánětlivé procesy a herniované meziobratlové ploténky.
Umístění nejbolestivějších pocitů naznačuje oblast poškození obratlů a meziobratlových plotének. Často se bolest odráží, to znamená, že není zaznamenána v místě, kde se skutečně nachází zdroj onemocnění.
Klasifikace na základě umístění
Podle toho, ve které části páteře k poškození meziobratlových plotének a tkání došlo, se osteoporóza dělí na více typů.
Krční
Skládá se ze sedmi malých obratlů, které jsou neustále namáhány. Patologie je doprovázena ztenčením krčních obratlů a stlačením arteriálních kanálů. Cervikální typ osteochondrózy je velmi nebezpečný, protože způsobuje narušení procesu saturace krve v mozku.
Tvorba výčnělků vede ke vzniku kýly. A operace prováděné v cervikální oblasti mohou vést k imobilizaci těla.
Truhla
Poruchy v této části páteře jsou vzácné, což souvisí s nízkou pohyblivostí obratlů. Vzhled bolesti je pozorován u lidí pohybujících se břemeny nebo u těch, kteří zůstávají v jedné poloze po dlouhou dobu.
Hrudní osteochondróza je často zaměňována s pneumonií, srdečním infarktem a angínou.
Důležité!
Do diferenciální diagnostiky by se měl zapojit pouze lékař.
Lumbosakrální
Bederní oblast má pět obratlů. Pokud dojde k narušení výživy a metabolických procesů v meziobratlovém disku, ztrácí elasticitu, zmenšuje se a již není schopen fungovat s ohledem na přijatou zátěž. Nedostatek léčby lumbosakrální osteochondrózy může způsobit následující komplikace: kýly, výčnělky, ischias.
Důležité!
Velmi nebezpečným jevem je komprese míchy, protože může způsobit ochrnutí dolních končetin.
Dalším typem osteochondrózy je polysegmentální. Při jejím vývoji dochází současně k degradaci segmentů v různých částech páteře. Onemocnění je charakterizováno ztrátou citlivosti v zadní části hlavy a poruchami fungování řečového aparátu.
Vlastnosti vývoje onemocnění
Podle stupně změny meziobratlových plotének odborníci rozlišují 4 fáze patologie, diagnostikované pomocí radiografických studií:
- Na páteři nejsou žádné viditelné změny.
- V ploténkách dochází k vnitřním rupturám, ale bez vnějších změn.
- Změny na disku bez vnějšího poškození jsou zaznamenány.
- Těžké poškození meziobratlové ploténky. Praskliny se šíří na vnitřní povrch, ploténka jako by byla vytlačena z obratlů.
S ohledem na klinické projevy se rozlišují čtyři fáze vývoje osteochondrózy:
- Páteř funguje jako obvykle. Člověk cítí bolest v místě onemocnění. Pacienti si stěžují na celkovou slabost, chronickou únavu a méně často na ztrátu chuti k jídlu a poruchy spánku.
- V ploténce se tvoří trhliny a páteřní segment ztrácí stabilitu. Bolestivé pocity zesilují, zpočátku jednorázové, později - chronické, což je spojeno se skřípnutím nervů, subluxací obratlů a tvorbou výběžků.
- Bolest ještě zesílí, dochází k deformaci páteře, vzniká meziobratlová kýla. Ve stejné fázi se rozvíjí lordóza, zakřivení páteře.
- Páteř ztrácí svou normální pohyblivost. Tkáň chrupavky ztlušťuje a objevují se osteofyty (chrupavčité výrůstky na kloubech). Ve zvláště obtížných případech pacienti ztrácejí schopnost pohybu.
Důležité!
Osoba s diagnózou čtvrtého stupně osteochondrózy je postižena.
Příčiny osteochondrózy
Existuje velké množství teorií, které vysvětlují výskyt patologie. Mezi důvody patří hormonální změny, dědičnost, problémy v kardiovaskulárním systému, mechanické poškození a další. Vědci se shodují, že nejčastější příčinou je přetížení jednotlivých segmentů páteře.
Lidská páteř má 32-34 obratlů (7 krčních, 12 hrudních, 5 bederních, 5 křížových, 3-5 kostrčových). Každý segment se skládá ze dvou obratlů a meziobratlové ploténky mezi nimi. Integrita této struktury je zajištěna klouby a kloubními procesy.
Meziobratlové ploténky se skládají z rosolovitého jádra a hustého vláknitého prstence, který je obklopuje, které jsou nahoře pokryty vrstvou chrupavkové tkáně. Plní funkci tlumení nárazů, zabraňují poškození obratlů při skákání, běhu a chůzi. Konstrukce je velmi mobilní a poskytuje flexibilitu a stabilitu páteře.
Již v první fázi osteochondrózy začíná degradace a destrukce meziobratlových plotének, snižuje se množství tekutiny v jejich jádru, tkáň chrupavky se ztenčuje a stává se méně elastickou.
Osteochondróza je ve většině případů diagnostikována u starších lidí, stejně jako u těch, kteří vedou sedavý životní styl. Lékaři se domnívají, že hlavní příčinou onemocnění je nerovnoměrné rozložení zátěže na páteř a obratle. To způsobuje jejich poškození, stejně jako destrukci chrupavkové tkáně.
Nejčastěji k této poruše dochází v důsledku sedavého způsobu života, nepravidelného cvičení, nadměrné fyzické aktivity a práce spojené s neustálým tlakem na záda.
Nesprávná poloha těla při chůzi, sezení, při nošení a zvedání těžkých předmětů, těsného a nepohodlného oblečení a obuvi může způsobit poškození/posunutí meziobratlových plotének a v důsledku toho vést k rozvoji osteochondrózy.
Mezi další důvody rozvoje patologie patří:
- zlomeniny, zakřivení a poškození páteře;
- hormonální nerovnováha;
- těhotenství;
- hypotermie a náhlé změny teploty.
Důležité!
Namáhání krční páteře při práci na počítači může také způsobit rozvoj osteochondrózy.
Rizikové faktory pro rozvoj osteochondrózy
Existuje velký seznam onemocnění, které mohou vést k osteochondróze. Patří sem:
- ploché nohy;
- skolióza;
- artritida;
- osteoporóza;
- artróza;
- neuro-emocionální vyčerpání;
- diabetes mellitus;
- obezita.
Mezi další rizikové faktory patří metabolické poruchy, intenzivní fyzická aktivita (zejména spojená se zvedáním těžkých břemen), nedostatek živin, přirozené změny v těle související s věkem a genetická predispozice.
Pravidelné užívání tabáku (kouření) a alkoholu výrazně oslabuje tkáň meziobratlových plotének. Nedostatek vápníku může být faktorem rozvoje onemocnění.
Příznaky a příznaky osteochondrózy
Bolestivé pocity jsou hlavním příznakem patologie. Povaha bolesti se může lišit, může to být:
- akutní, intenzivní, zhoršuje se pohybem (pacient se zpravidla snaží zůstat v klidu);
- nudný, hladký (pohyby jsou pomalé).
Kromě lokální bolesti přesně v místě, kde začala destrukce obratlů a meziobratlových plotének, se u pacientů často objevuje bolest projekce – pryč z místa problému. Vlivem bolesti klesá svalová síla na dolních i horních končetinách, dochází k poruchám hybnosti a celkové slabosti v těle.
Pacienti si často stěžují na takové obecné příznaky osteochondrózy, jako jsou:
- ztuhlost a nepohodlí při pohybu;
- svalové křeče;
- migrény a bolesti hlavy;
- časté závratě, poruchy vidění;
- výskyt bolestí v kloubech končetin;
- pocit chladu v končetinách;
- snížená citlivost;
- poruchy krevního oběhu;
- ztráta vědomí.
V některých případech pacienti pociťují necitlivost v končetinách a pocity brnění v krční páteři, bederní oblasti a hrudní kosti.
U osteochondrózy je často přítomno několik charakteristických syndromů:
- Vertebrální. Akutní nebo chronické bolesti zad, které jsou doprovázeny špatným krevním oběhem.
- Srdeční. Forma anginy pectoris.
- Syndrom vertebrální tepny. Bolest vyplývající z poruch krevního oběhu v vertebrálních tepnách.
- Koreškovy. Bolest je provokována stlačením míšních kořenů v místech, kde se větví z míchy.
V závislosti na typu osteochondrózy v místě lokalizace se příznaky onemocnění mohou lišit.
Pro cervikální osteochondrózucharakterizované migrénami, necitlivostí prstů, obtížným pohybem hlavy a krku, bolestí v zadní části hlavy. Navíc s cervikální osteochondrózou si pacienti stěžují na necitlivost obličeje, problémy se spánkem, časté závratě a zvonění v uších.
Lumbální osteochondrózazpůsobuje bolest v hýždích a hrázi, což způsobuje problémy s pohybem. Pacienti pociťují akutní bolest při ohýbání, v dolní části zad (po spánku nebo dlouhém sezení na jednom místě). Objevuje se necitlivost, závratě a celková slabost. Onemocnění často způsobuje bolest v oblasti ledvin, erektilní dysfunkci a časté močení. Při bederní osteochondróze se často rozvíjí skolióza.
Hrudní osteochondrózadoprovázená dušností, ztuhlostí v hrudní oblasti, bolestí mezi lopatkami a žebry. Pacienti se často obávají problémů v gastrointestinálním traktu, ledvinách a slinivce břišní. Mezi specifické projevy patologií hrudní páteře patří suchá kůže, olupování kůže na končetinách a lámavé nehty.
Osteochondróza: diagnóza
Měli byste se poradit s lékařem (vertebrologem nebo neurologem), pokud pociťujete bolesti zad (jakéhokoli druhu), svalové křeče a poruchy citlivosti na zádech a končetinách.
Pro návštěvu neurologa nebo vertebrologa není nutná žádná další příprava. Je důležité, abyste svému lékaři poskytli seznam léků proti bolesti, které jste v poslední době užívali. Před objednáním konzultace je také nutné nahlásit všechna opatření přijatá během samoléčby.
Během vaší návštěvy lékař provede komplexní vyšetření, které zahrnuje:
- sběr anamnézy, studium anamnézy a stížností pacienta;
- fyziologické vyšetření, palpace, posouzení stavu kůže a lokalizace bolesti;
- určení povahy bolesti (akutní, tupá, odražená, místní atd. );
- krevní test (důležité jsou ukazatele hladiny vápníku v krvi a rychlost sedimentace erytrocytů);
- EKG a ultrazvuk srdce (k vyloučení nebo potvrzení spojení bolestivých syndromů s onemocněním kardiovaskulárního systému);
- duplexní skenování tepen hlavy a krku (posouzení kvality průtoku krve, stanovení vazokonstrikce).
K potvrzení diagnózy mohou být předepsány další radiografické studie, které zahrnují:
- Rentgenový snímek páteře. Kompletní obraz ve dvou projekcích, v případě potřeby natáčení každého jednotlivého segmentu páteře. Může být také předepsána funkční radiografie - studie, ve které odborník pořizuje snímky v různých polohách těla.
- Počítačová tomografie jednotlivého disku. Studie ukazuje stav obratlového těla, cév, nervových zakončení, vazů a měkkých tkání, ruptury kontur meziobratlové ploténky, výšku ploténky, změny tvrdé pleny, okrajové výrůstky a nestabilitu obratlů.
- Myelografie. Kontrastní rentgenový snímek míchy.
- Zobrazování magnetickou rezonancí. Jedná se o alternativu k CT vyšetření meziobratlové ploténky. Umožňuje posoudit stav krevních cév a chrupavkové tkáně.
Rentgenové studie potvrzují, že se jedná o osteochondrózu, pokud snímky ukazují:
- patologická pohyblivost obratlů, odchylující se od normy;
- posunutí obratlů vůči sobě navzájem;
- ukládání solí v meziobratlových ploténkách;
- rovnoměrné zúžení meziobratlového prostoru v bederní a krční oblasti, klínovité zúžení v hrudní oblasti;
- tvorba osteofytů (okrajové výrůstky);
- marginální skleróza je tvorba zhutnění na postiženém disku.
V rámci diagnostiky může lékař předepsat konzultaci s jiným specialistou (ORL specialistou, kardiologem, urologem apod. ).
Důležité!
Hlavním úkolem diagnostického lékaře je zjistit příčiny osteochondrózy. V závislosti na výsledcích získaných během vyšetření lékař určí typ patologie a předepíše vhodnou terapii v konkrétním případě.
Komplikace osteochondrózy
Osteochondróza páteře je nepříjemné onemocnění, které v konečné fázi může způsobit vývoj dalších onemocnění a patologií. Nejběžnější jsou:
- protruze (vyboulení meziobratlových plotének);
- intervertebrální kýla;
- usazeniny soli mezi obratli;
- kyfóza (zakřivení páteře);
- svalová atrofie;
- mozková mrtvice (porucha oběhu v míše);
- radikulitida;
- narušení funkce genitourinárního systému (problémy s močením, erektilní dysfunkce u mužů, zánětlivé procesy v děloze, vaječnících a přílohách u žen);
- ochrnutí končetin.
Včasná konzultace s lékařem při prvním bolestivém pocitu a pravidelná prevence osteochondrózy pomůže vyhnout se rozvoji komplikací.
Léčba osteochondrózy
Na klinice Naran praktikují lékaři integrovaný přístup k léčbě osteochondrózy.
Lékaři tibetské medicíny používají čtyři léčebné metody:
- Korekce výživy podle dóši
- Korekce životního stylu
- Fytoterapie
Sada externích procedur:
- Korekce výživy. Vyvážená strava podle konstituce lidského těla (dóša) podporuje nával energie a obnovu buněk ve všech orgánech a orgánových systémech těla.
- Fytoterapie. Použití léčivých tibetských bylin a směsí podle receptur dávných léčitelů. Obnovuje přirozenou rovnováhu v těle, podporuje jeho omlazení a vymýcení mnoha nemocí.
Vnější účinky na organismus:
- energetická akupresura - normalizuje a obnovuje přiměřené fungování vnitřních orgánů, zlepšuje krevní oběh v celém těle, obnovuje imunitu;
- akupunktura - odstraňuje bolest a zánět, zmírňuje nepohodlí vyplývající z vnějších projevů, zlepšuje cirkulaci tekutin v těle;
- vakuová terapie (baňkování) – zlepšuje inervaci, odstraňuje odpad a toxiny, normalizuje regulační a metabolické procesy;
- kamenná terapie – prospěšná pro kardiovaskulární systém, krevní tlak, uvolňuje svalové křeče, obnovuje spánek;
- Moxoterapie, moxování či juterapie biologicky aktivních bodů se v tibetské medicíně používá již více než 5 tisíc let. K pálení nebo topení se používají doutníky z pelyňku, protěže, jalovce, listů topolu, ale i lisovaného uhlí atd.
Prevence osteochondrózy
Hlavní metodou prevence je rovnoměrné rozložení zátěže na páteř. V praxi to zahrnuje:
- aktivní životní styl;
- mírné cvičení (ranní cvičení, jóga, plavání, chůze, běh, jízda na kole, cvičení na posílení svalového korzetu);
- spaní na ortopedické matraci a polštáři;
- nošení pohodlné, nebo ještě lépe ortopedické obuvi;
- vyvážená strava, včetně velkého množství minerálů a vitamínů;
- pravidelné preventivní prohlídky u neurologa a vertebrologa;
- odvykání kouření a alkoholu.
Při dlouhodobé sedavé a stacionární práci je důležité pravidelně dělat přestávky, měnit polohu a zahřívat se, což vám pomůže uvolnit se a snížit zátěž páteře.
Při zvedání závaží není potřeba to dělat rychle, trhaně, pouze plynule a v polodřepu. Pro přenášení těžkých předmětů je lepší zvolit batohy s ortopedickou stěnou než tašky s ramenním popruhem.
Vyhněte se dlouhému pobytu ve statické, nepohodlné poloze, zejména ve stoje a se zvednutými pažemi – tato poloha zraňuje vazy a zvyšuje zátěž meziobratlových plotének.
Důležité!
Lékaři doporučují sedět ve fyziologicky správné poloze: uvolněná ramena, zpevněné břišní svaly, rovnoměrné rozložení váhy na obě hýždě a rovná poloha páteře s rovnoměrným důrazem na opěradlo židle.
Manuální terapie, různé metody fyzioterapie a akupunktura také dávají pozitivní výsledky jako preventivní opatření pro osteochondrózu páteře.
Léčba osteochondrózy se skládá ze tří fází:
- Zmírnění nebo snížení bolesti.
- Odstranění poruch stavu a funkce meziobratlových plotének a obratlů.
- Prevence komplikací.
Pokud se při prvních příznacích onemocnění rychle poradíte s odborníkem, můžete se vyhnout komplikacím a nutnosti chirurgické léčby. Proto je tak důležité absolvovat každoroční preventivní prohlídky u neurologa a vertebrologa, i když vás netrápí bolesti páteře.
Důležité!
Pouze kvalifikovaný lékař může provést přesnou diagnózu, určit onemocnění a jeho příčiny a předepsat účinnou léčbu.






















